2018年12月1日是第31个“世界艾滋病日”,今年我国宣传主题是“主动检测、知艾防艾、共享健康”。
前段时间,微博上一则关于“艾滋病渣男炫耀又感染一名大二女生”的话题引起热议,更有网友称“这根本就是在犯罪”。
事件引起公愤的同时,也让大家开始重新了解艾滋病、重视艾滋病,知道了艾滋病离我们并不遥远。

这种曾让许多人谈之色变的疾病,究竟从何而来?如何传播?又是怎样进行治疗的呢?今天CD君带大家再次梳理一下每个人都应该知道的艾滋病知识。
1
、艾滋病现状
联合国艾滋病规划署数据显示,2017年全球大约有3670万艾滋病病毒感染者,其中超过一半的艾滋病病毒感染者和艾滋病病人已经接受了高效的抗逆转录病毒治疗,通过抗病毒治疗可以使艾滋病病毒感染者和艾滋病病人像慢性病病人一样生存下来。
艾滋病病毒感染的女性如果有生育意愿,只要在专业医生的指导下进行规范的母婴阻断,也可以生育健康活泼的孩子。
但是,艾滋病依然是威胁人类健康的大杀手艾滋病初期,疫情形势依然严峻。截至2018年9月底,全国报告存活感染者85万。我国艾滋病疫情总体在全世界处于低流行水平,疫情分布有地区差异。
2
、从何而来?
提到艾滋病的来源,不得不从那个大名鼎鼎的“0号病人”说起。
1981年夏末,美国纽约同时有八名男子患上了一种罕见的免疫系统疾病,随后全美各地出现了更多患者,他们有一个共同点——都是同性恋男性。处于惶恐状态的医学界随即给这种疾病安了一个名字:同性恋相关免疫缺陷症(gay-related immune deficiency),美国的普通民众则直接叫它同志癌(gay cancer)。
就在医学界对这种免疫系统疾病一筹莫展的时候,1982年,一位名为盖尔坦·杜加(Gaetan·Dugas)的患者站了出来,积极配合,主动列出了他72位性伴侣的名单,大大推动了研究进程。同年9月,这种疾病有了它的现代名称:获得性免疫功能丧失综合征,简称艾滋病(AIDS)。一年后,科学家们找到了引起艾滋病的元凶——人免疫缺陷病毒(human immunodeficiency virus),即我们常说的HIV。
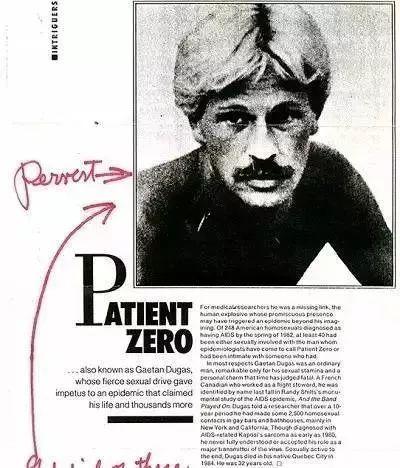
在报告中,杜加被称为病人o,因为o和数字“0”长得很像,于是杜加被误读成了艾滋病的“0号病人”,即艾滋病的源头。在之后的30年里,杜加一直被大众认为是艾滋元凶,直到2016年发表在《自然》期刊的一篇论文表明,杜加的病毒更像是后来变异的HIV,也就是说,HIV病毒早就存在于美国大地了。
关于HIV的起源,坊间流传着三种假说:自然说、医源说和人为说。但随着研究和调查的深入,自然说得到了更多科学家的肯定。研究人员认为HIV—1来自于非洲黑猩猩,而HIV-2来自于非洲黑白眉猴。科学家们进一步确定,艾滋病传播的主要祸首HIV-1病毒M组非常有可能来自于刚果民主共和国的首都金萨沙。而最早出现的HIV病毒大概在20世纪初。

由于历史上的战争、奴隶贸易等原因,上世纪的非洲输血活动、性交易盛行,成为滋养和传播病毒的温床。于是,HIV终于穿过山和大海,从刚果河畔到达了美国大地,从此,艾滋病的现代史拉开帷幕。
3
、如何传播?
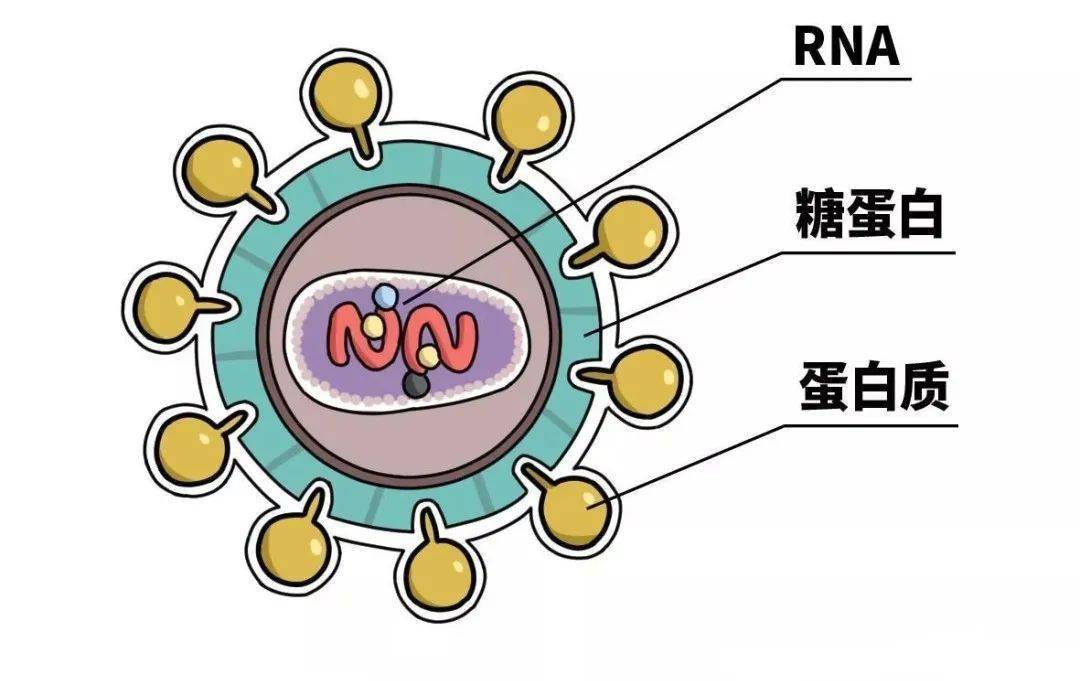
HIV病毒主要存在于感染人群的血液中,体液及母乳中。含有HIV病毒的体液可以通过皮肤上的伤口进入血液中,并通过攻击CD4细胞破坏人体的免疫系统,使人体更容易感染各种病菌。CD4细胞是我们血液中的免疫细胞,帮助我们抵御病菌,防止感染肺结核,流感等疾病。
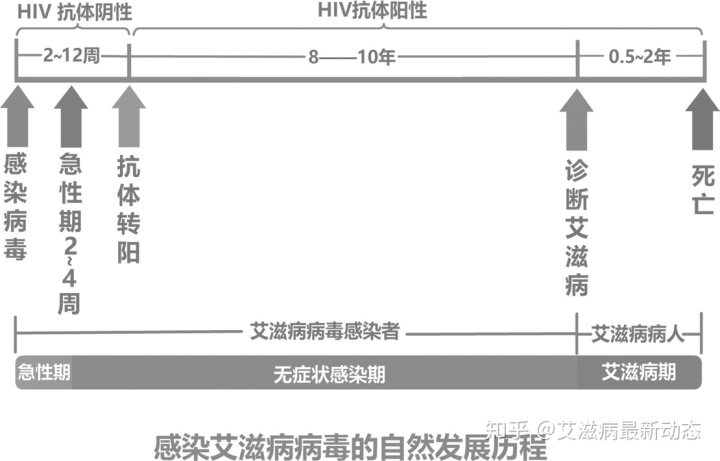
人体在感染HIV病毒的2-10年甚至更久以后,免疫系统遭到毁灭性破坏时,艾滋病毒(HIV)会发展成为艾滋病(AIDS),继而出现感染、肿瘤等体征。在这期间,感染者可能会经历一个长时间的无症状感染期,期间没有任何不适症状。所以在没有发病时,病毒携带者可以像正常人一般生活几年甚至几十年。
艾滋病毒的传播只有三种途径艾滋病初期,即性传播、血液传播和母婴传播。
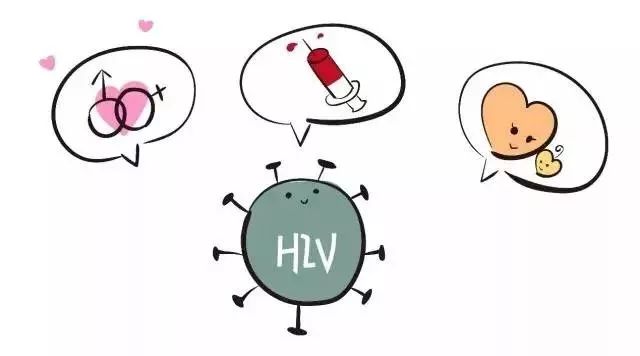
没有保护措施的性交,输血及注射血液制品、使用被感染了的针头是感染艾滋病毒的主要途径。证据表明,艾滋病不会通过空气、水或者一般的接触进行传播,唾液、汗液、眼泪也不是传播介质。
因此,以下途径不会感染艾滋病毒:
与HIV阳性患者呼吸同样的空气;
在HIV阳性患者之后接触马桶或门把手;
与HIV携带者拥抱、接吻或握手;
与HIV携带者共用餐具;在健身馆共用健身器材。

值得我们注意的是,虽然艾滋病毒可以通过母婴传播,但并不是HIV阳性的母亲生出来的宝宝一定也会携带艾滋病毒。
母婴传播主要是围产期传播,孩子在通过产道时可能经摩擦、接触羊水和血液而传播,另外是通过母乳喂养传播。这不禁让CD君联想到最近因“基因编辑婴儿”遭质疑批评的贺建奎在采访中称,自己的初衷是帮助艾滋家庭孕育健康的后代。

这个看上去冠冕堂皇的理由实际上很难成立,因为随着科学技术的不断发展,我们已经有了经济高效的手段帮助HIV感染者生育孕育健康的后代,并不用借助未知而高风险的人类基因编辑技术。

对HIV阳性的母亲来说,HIV存在于血液、羊水等体液中,所以在分娩时要求医护人员尽可能避免一系列损伤性操作,包括阴侧切、人工破膜、使用胎头吸引器或产钳助产等损伤性操作。此外,最好不要母乳喂养。HIV感染母亲要终身接受抗病毒治疗,宝宝出生后,要尽早使用抗病毒药物。
4
、如何治疗?
事实上,自二十一世纪以来,随着大量创新药物和新疗法的涌现,艾滋病早已不再是无药可救的不治之症了。
1病毒抑制可接近正常的寿命
艾滋病病毒感染者如果从早期开始持续接受抗逆转录病毒疗法,可以实现病毒抑制,从而保持“健康”,并保持接近正常的寿命。
据BBC中文网报道,接受正确治疗的艾滋病毒携带者的寿命正在变得越来越长,其中约有一半艾滋病毒携带者的病毒得到抑制,意味着他们体内的艾滋病毒的数量已经是常规血液检测限度以下了。而这样的艾滋病毒携带者,即使与他人发生性关系,也基本上不会将病毒传播给伴侣。甚至,对于有生育计划的病毒携带者,药物控制也可以帮助他们生下健康的宝宝。
图/视觉中国
可以这样讲,目前通行的传统的抗逆转录病毒治疗(Anti-RetroviralTherapy,ART)就已经可以实现某种意义上的艾滋病的治愈。
2阻断药和预防药
其实很多人不知道的是,HIV是有阻断药的,也称暴露后预防用药,英文名称PEP。和艾滋病人发生性关系后后,2小时内及时进行预防性用药的效果最佳,阻断成功率在99%以上。随后成功率会开始逐渐下降,但72小时内仍有较高的成功率,被称为黄金72小时。
不过国内目前只有相关的实验项目,临床方面并没有被允许使用。
暴露前预防用药,2012年7月被美国食药监局批准成为一种防艾手段。高危人群可以通过连续每天或间隔服用单一的或复方的抗病毒药物,预防艾滋病毒感染。
在今年10月27日,中华医学会发布的2018版《中国艾滋病诊疗指南》中,首次增加了暴露前预防和非职业暴露阻断的内容。
3免疫疗法
当然,一直以来,科学家也都在思索完全治愈艾滋病的创新疗法。其中,免疫疗法就是近年来脱颖而出的一匹黑马。这种疗法是通过设计出一种能特异性寻找并结合HIV的T细胞受体,同时指导T细胞杀死HIV感染的细胞。而患者只需要提供足够的血样让科研人员将其中的T细胞分离,再将特异性识别HIV的受体导入到T细胞的表面后进行回输。
2018年9月26日,《细胞》子刊发布了美国一机构的应用免疫疗法治疗艾滋病的I期临床试验初步结果,证实了该疗法的安全性和耐受性。
4中国科学家发明CATR-T疗法
11月20日,武汉科技大学生命科学与健康学院张同存、顾潮江两位教授收到国家知识产权局寄来的发明专利证书,发明名称是“一种治疗HIV(艾滋病病毒)感染的嵌合抗原受体的重组基因构建及其应用”。这是全球首个“应用CAR-T免疫细胞治疗艾滋病”的发明专利。
CAR-T免疫细胞治疗艾滋病的方法是一种“基因工程改造治疗”手段,即先采集患者的血液,分离出T细胞,在体外运用基因工程手段重新设计CAR-T细胞,并大量扩增到上十亿、上百亿个,然后输回患者体内。该CAR-T细胞在体内能特异识别并摧毁被HIV感染的细胞,中和血液中的HIV。
据介绍, CAR-T免疫细胞治疗艾滋病,不仅能中和血液中的HIV,而且还能杀死潜藏处于休眠状态已感染HIV的细胞,与抗HIV药物联合应用,将有望彻底治愈艾滋病。
5基因疗法
据估计,全球约有1%的人对HIV具有天然的免疫,原因是编码CCR5的基因存在一种基因突变。CCR5是免疫细胞表面的一种蛋白,HIV借助该蛋白进入细胞体内并感染。具有CCR5基因突变的个体缺乏CCR5蛋白的一部分,使得HIV无法与之结合。
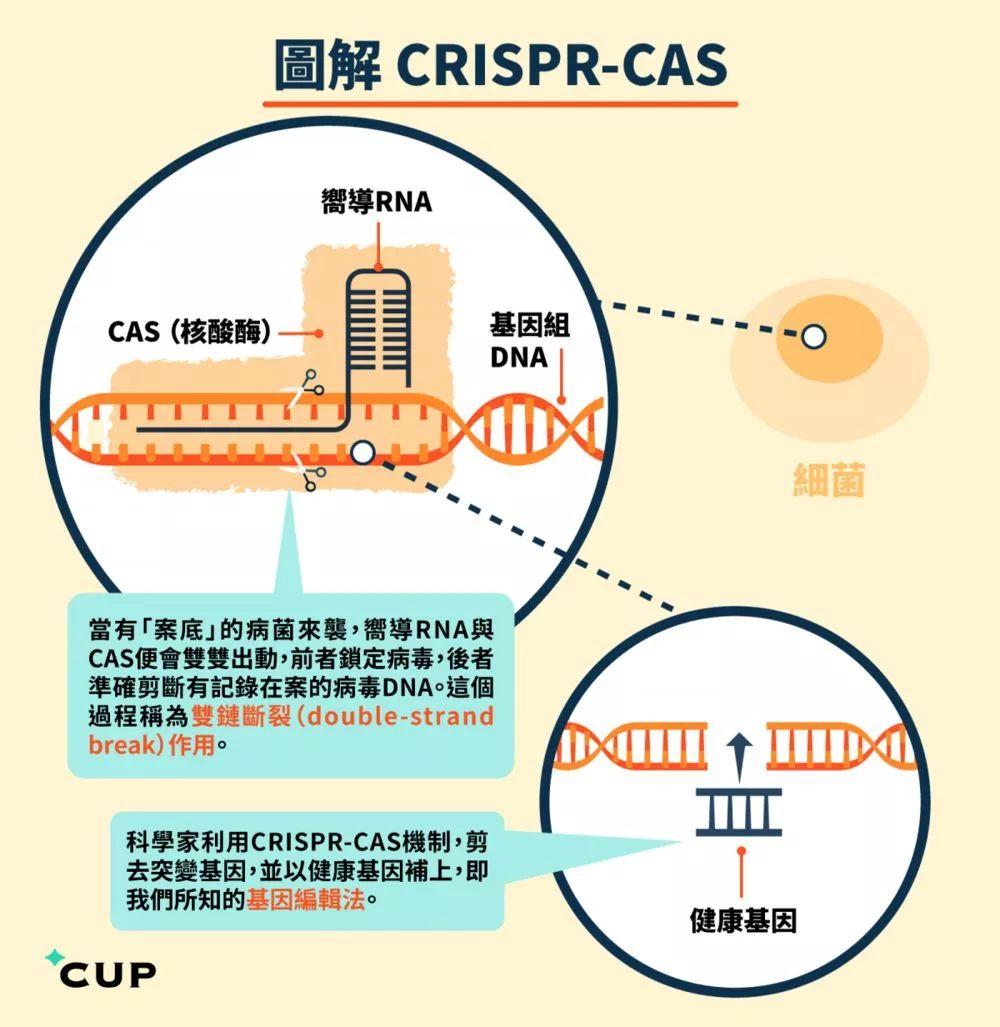
如果人为地进行基因编辑,去除了“CCR5”基因片段上的32个碱基片段(基因的基础组成),使其便成为“CCR5 Δ32”,最终影响生成的蛋白质物质,从而,在理论上,使人对艾滋病免疫。
这也是不久前轰动的“基因编辑”新闻的原理。
但是,除了伦理缺陷,这种基因编辑技术尚未成熟,副作用和效力都尚属未知,这使得该疗法的安全性与有效性大打折扣。

希望仍在,愿所有艾滋病人能保持一贯的信心,坚持用药,胜利的曙光也许就在明天出现。



