在网上做艾滋科普,有时候真是件吃力不讨好的事情,有些度没把握好,想传递的知识和受众理解到的重点就会有所偏差,我也容易变成猪八戒照镜子——里外不是人。比如,面对一般人群时,我会强调感染HIV并不可怕,及时合理的抗病毒治疗和普通的慢性病没有什么区别,主要目的是促进潜在的感染者尽早去接受检查和治疗,不要当鸵鸟。可马上就会有人跳出来喷我,「你凭什么说艾滋病是慢性病,故意淡化艾滋病的严重性,其心可诛!」而当我面对高危人群或者感染者群体时,我会更多地强调艾滋依然是一种严重的传染性疾病,不好好治疗病患死亡率依然很高,目的也是在强调治疗的重要性,可有些同志朋友或者感染者就不高兴了,说我是在故意污名化艾滋病。
其实明眼人一看就能明白,无论我从那个角度出发谈论艾滋,都在强调一个观点,那就是告诉大家一定要早检测、早治疗。无奈,大家在网上宣泄情绪的多,真的想了解或者探讨问题的少。偏见、成见一旦形成,再要纠正,何其困难!
目前,艾滋在我国还处于被过分妖魔化的阶段,因而宣传上侧重于反歧视,以消除大众对艾滋的过度恐惧,对于疾病的防控有益。但我也一直担心会不会矫枉过正,给一些朋友,特别是青少年,造成了一种得病也无所谓的感觉。像一些西方国家,近年来感染率有所抬头,就是大家过度放松了对HIV的警惕,觉得得病了也无所谓,不再好好带套。
所以,花时间温习一下艾滋病可怕的地方,加深对这个疾病的认识,是有必要的。
我们都知道,感染HIV或者说罹患艾滋病本身并不是致命的,真正直接导致艾滋病患者死亡的,是患者在疾病晚期由于免疫力极度低下并发的各种机会性感染(opportunistic infections,OIs)和肿瘤。截至2015年底,我国共报告现存活HIV感染者/AIDS病人577,423例,报告死亡182,882例,因艾滋病而死亡的病例数已连续多年位居国家法定传染病直报系统的首位,其中,各种OIs依然是我国AIDS患者就诊、入院、致死的主要原因。
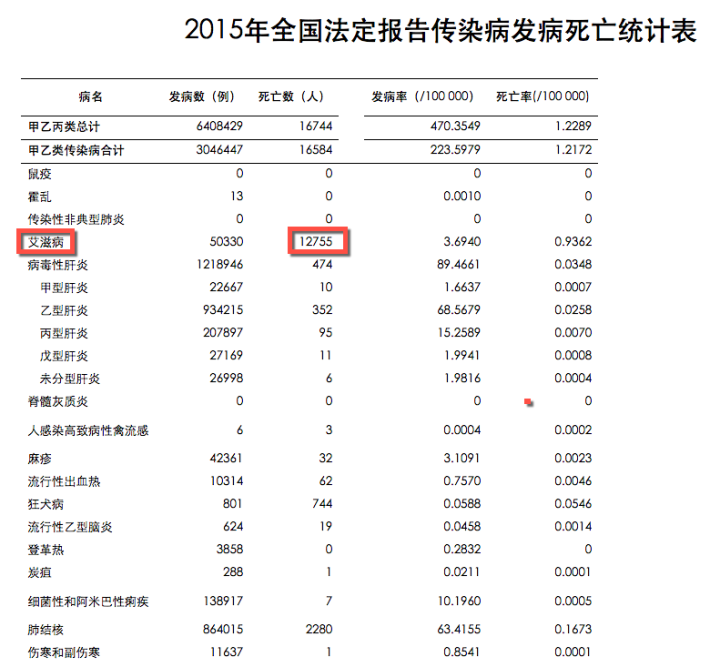
如果说艾滋病给病患判了死刑,那么执行死刑的刽子手就是这些机会性感染了。由于HIV感染存在长达数年的无症状期,早年感染病毒却未能及时接受抗逆转录病毒治疗(antiretroviral therapy, ART)的病患将因免疫功能严重受损而陆续进入发病期,因而,因机会性感染而发病以及导致死亡的AIDS患者在未来的一段时间内势必将持续增加。
免疫力与机会性感染
我们人体以及所生存的环境里头存在着大量不同种类的微生物,人类和自然环境接触密切,因而体表以及与外界相同的一些腔道(比如消化道、呼吸道、泌尿生殖道等)中都寄居着不同种类和数量的微生物,这些微生物在我们人体免疫力正常的时候和我们和平共处不导致任何疾病,甚至还对人体有诸多帮助,所以也称作「正常菌群」。但当人体免疫力下降的时候,人与微生物之间的平衡被打破,一些微生物利用机体免疫力下降的机会大肆繁殖并引起人体损害,从而引起一些在正常人群里头相对罕见的疾病,就称之为机会性感染性疾病(Opportunistic infections, OIs)。
能够引起机会性感染的细菌、病毒、真菌以及寄生虫等微生物的种类非常多(主要的有20种左右),它们要么是由人体中早已存在的正常菌群转变而来,要么是从环境当中获得。比如白假丝酵母菌(念珠菌),这种小真菌存在于皮肤、口腔呼吸道、阴道以及肠道当中,几乎人人都有,但只有当机体出现菌群失调或者抵抗力下降的时候,才会引起疾病,如艾滋病患者中常见的鹅口疮。又如刚地弓形虫,和家畜密切接触的人群感染率高达10%以上,但是大多数正常人感染以后要么没有症状要么症状轻微,直到免疫力下降的时候这些病原才开始大量繁殖,致病力大为增强,继而导致弓形虫脑炎等严重致死性疾病。还有些病原即使正常人感染了,也不过是自限性的急性病程,比如隐孢子虫引起的腹泻,和感冒一样,就算不治它,正常人最多过2个礼拜自己就好了,但是在艾滋病患者就会引起数月或更长时间的迁延不愈的慢性反复发作的腹泻,严重时亦可致命。
简单来说,机会性感染本质上是一些微生物导致的各种感染性疾病的统称,因为环境中普遍存在且很容易感染,这些微生物可能原本就一直存在许多人体内,但它们毒力很弱,在机体免疫力正常的时候处于休眠状态,不引起疾病。如若机体免疫严重受损,这些原本不致病的微生物重新开始繁殖,进而引起破坏性后果。例如,一个50岁的艾滋患者因巨细胞病毒(CMV)感染导致视网膜破坏前来就诊,导致其病症的CMV可能在他出生时就感染上了,只不过长期潜伏在体内而已。机会性感染除了会发生在艾滋病患者身上,对于癌症患者以及长期服用免疫抑制剂或激素的病患,同样也会因免疫受损导致机会性感染的发生。
CD4和机会性感染
不过,就算是免疫力受损的HIV感染者,要发生机会性感染,也并不是想的那么容易。人体免疫力不是一层薄薄的窗户纸,一捅就破。从感染HIV到出现机会性感染,就算不进行抗病毒治疗,也得经过一个数年(有些长达10年乃至数十年)之久的无症状期(也就是许多朋友理解的艾滋病潜伏期)。如果我们单单以CD4细胞的数值来评价个体的免疫力,感染HIV以后,患者的CD4随着病毒的复制,一年不如一年,但只有当CD4降至某一个较低的水平的时候,才会出现症状,从而病发,进入症状期或艾滋病期。
在数年的无症状期内,感染者可以没有任何临床表现,无论是外观也好,得病的风险也好(这里主要讨论OIs),和正常人并没有太大区别。这也就是说,虽然CD4低了,但处于无症状期的感染者要对付绝大多数机会性感染,还是绰绰有余的。
CD4降到多少感染者容易出现机会性感染呢?这个界限一般是200个/微升。如果感染者CD4计数低于200个/微升,出现各类机会性感染的风险就会大大增加,CD4越低,同时感染多种OIs的风险也就越大,病情也相应更复杂,治疗难度也越大,死亡率也就越高。
看看下面这个表:
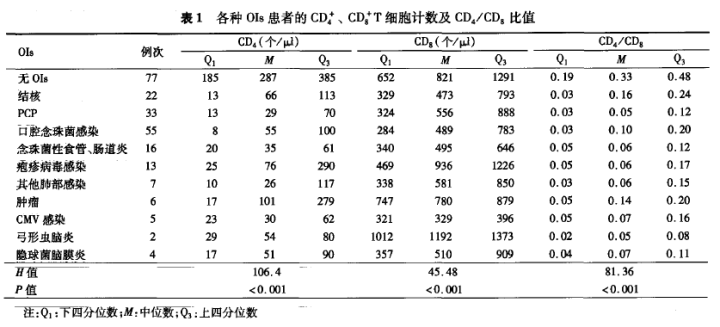 *汪习成, 黄晓婕, 张彤, 梁连春, 焦艳梅, 张宏伟, & 吴昊. (2007). HIV/AIDS 患者机会性感染特点分析. 中华内科杂志, 46(5), 379-382.
*汪习成, 黄晓婕, 张彤, 梁连春, 焦艳梅, 张宏伟, & 吴昊. (2007). HIV/AIDS 患者机会性感染特点分析. 中华内科杂志, 46(5), 379-382.
这是佑安医院收集的因机会性感染住院的感染者的相关数据。可见,合并各种机会性感染的患者,其CD4中位数就几十个,少数CD4可大于200。我最近收集整理了我们医院过往收治的感染者的相关数据也差不多,截取部分给各位看看:

好些病患的CD4都低得吓人,超过1百的都是少数,病载几乎都在10万以上。这些病患几乎都是出现了机会性感染才来住院治疗,进而才发现感染了HIV的。随着早年感染HIV又没能及时接受治疗的病患越来越多的进入发病期,这种情况在大医院只会越来越普遍。
所以说,即使感染了HIV病毒,CD4也低于正常水平,但只要不是特别低(小于200),人体免疫力整体上还是能够抑制绝大多数机会性感染的发生。就如前文所说的,人体免疫力不是一层薄薄的窗户纸,不是说CD4只要低于正常值了,人就瞬间变成了瓷娃娃,一碰就碎。CD4计数对于感染者而言虽然是最重要的一个衡量免疫力的指标,但一般只要维持在350以上,也足以应付大多数的常见的细菌、病毒感染。如果病患觉得感染HIV以后,免疫力变差,需要在卫生习惯上多下功夫,这自然是好事,但不要搞得特别紧张,并不是说周围有人打了一个喷嚏,你就一定会感冒发烧。
感染者该如何预防机会性感染
对于各种传染性、感染性疾病而言,最有效的预防措施就是打疫苗了。对于感染者而言,在免疫力尚佳时(CD4大于200)及时接种各类疫苗是预防相关疾病的最佳办法,比如乙肝疫苗、肺炎链球菌疫苗、流感疫苗、百白破(白喉、百日咳、破伤风)联合疫苗以及最近上市的HPV疫苗是推荐HIV感染者接种的。
可惜的是,对于大多数导致机会性感染的微生物,目前并没有有效的疫苗制剂。而且许多病原微生物感染是无法通过治疗彻底清除的,比如导致生殖器疱疹或单纯疱疹的单纯疱疹病毒(HSV),一旦感染就会和HIV一样终身携带,长期潜伏在神经节里头,等机体免疫力下降了又伺机触动,引起症状。因而,对于大多数机会性感染的预防,最重要的还是在于维持并逐步恢复感染者的免疫力,通过及时接受抗逆转录病毒治疗,抑制HIV病毒复制,保持CD4大于200,OIs的发生以及复发风险都会大大下降。即使不能够完全清除致病菌,我们也能够让它终身潜伏而不发病。
对于刚查出HIV感染,CD4就低于200的感染者,则有必要进行一些特殊的预防性治疗。比如,针对卡氏肺囊虫肺炎(PCP),CD4低于200的感染者需要服用复方新诺明进行预防性治疗。CD4低于100的感染者使用复方新诺明还可以预防脑弓形虫病。对于CD4低于50的感染者,服用更昔洛韦可以预防CMV导致的视网膜炎,也可以选择利福喷丁、阿奇霉素等预防鸟分支杆菌(MAC)感染。对于明确有肺结核潜伏感染的病患,则可以考虑服用异烟肼来进行肺结核的预防。
针对机会性感染进行预防性用药有一定的风险和副作用,比如药物过敏、药物间相互作用以及耐药性的产生等等。具体请咨询医生,切不可擅自服药和自行停药。一旦抗逆转录病毒治疗有效,感染者体内病毒被充分抑制,CD4计数持续高于200,这些预防性治疗的药物也就可以终止服用了。



