30多年来,全球科学家不懈探索,将人类对艾滋病病毒(HIV)的理解不断推向更深更广处。各种药物和疗法也如“雨后春笋”般冒出,除了传统的“鸡尾酒疗法”和目前广受关注的广谱中和抗体外,其他疗法在抗艾战争中也发挥了巨大作用。
疫苗
尽管科学家研制过上百种HIV疫苗,但只有3种疫苗完成了全部临床试验。其中,RV144是迄今第一种能为部分人提供保护效果的艾滋病疫苗。2009年发布的临床试验结果显示,RV144的有效性为31%。此后,不少科学家开始改进RV144。
《自然·通讯》杂志今年6月发表文章指出,接种RV144疫苗的动物有55%可以抵抗SIV(与HIV等价的类人猿病毒)。即便该研究结果对于人类是否适用还有待考证,但这仍是一项鼓舞人心的研究。
HVTN702由RV144改进而来,美国国立卫生研究院(NIH)等机构目前正在南非对此疫苗进行试验,结果预计将于2020年下半年公布。
分子药物
到目前为止,全球至少有30种抗HIV药物已获批上市。
过去,患者需同时服用多种药物,目前已经上市了多种只需一天一片的固定剂量复合剂(FDC),在很大程度上简化了HIV治疗。
此外,为了避免HIV药物的副作用,许多科学家开始研究长效预防和抗艾药物。GSK744LA就是其中之一,至少在动物试验中,它具有较好的保护效果,可作为一种暴露前预防用药。
GSK744LA现已进入更进一步的临床试验。而由中国前沿生物药业(南京)股份有限公司研发的长效抗艾新药艾博卫泰已提前达到临床Ⅲ期全部终点指标,向国家药监局(CFDA)申报新药并获得有限评审。
基因疗法
作为全球首例且唯一一名被(功能性)治愈的艾滋病患者,蒂莫西·雷·布朗也被称为“柏林病人”。2006年和2007年,布朗的主治医生两次使用一名具有CCR5突变基因的捐赠者骨髓,不仅治好了布朗的白血病,其HIV检测一直呈阴性,从而成就了艾滋病治疗史上的一段传奇。
受此启发,2014年,美国费城宾夕法尼亚大学免疫学家卡尔·朱恩领导团队,首次使用锌指核酸酶(ZFN)瞄准并破坏了12名HIV携带者免疫细胞中的一种基因,增强了他们抵抗病毒的能力。

“柏林病人”蒂莫西·雷·布朗
2016年3月,美国天普大学刘易斯·卡茨医学院的华人科学家胡文辉设计出一种专门的基因编辑系统,可安全有效地从培养的人类细胞DNA中消除HIV-1。胡文辉指出,目前,基因编辑疗法尚不能100%清除动物体内的HIV,但能够显著降低潜伏病毒量,因此与抗逆转录病毒药物组合使用不失为一种有希望的艾滋病治疗策略。
此外,科学家还在尝试干细胞疗法,将改造后的干细胞重新注入病人体内,人体可以迅速建立一个能抵御HIV的全新的血液和免疫系统。2015年上半年,桑加莫公司已与美国希望之城国家医学中心及南加利福尼亚大学凯克医学中心合作,开展干细胞基因疗法的研究。一项名为SB-728-HSPC的疗法已经完成Ⅰ期临床试验,2020年将进入Ⅱ期临床试验。
T细胞疗法
患者感染HIV3个月后,体内98%的HIV为了逃避杀伤性T细胞的追杀,会发生针对性的变异。有鉴于此,美国约翰斯·霍普金斯大学医学院教授罗伯特·西利齐安诺团队训练身体内的杀伤性T细胞识别并攻击病毒。2016年1月,他们在《自然》发表文章称,只要HIV含有2%未突变的保守表位,经过改造后的杀伤性T细胞就可以识别并清除,为艾滋病治疗又增加了一种值得期待的细胞疗法。
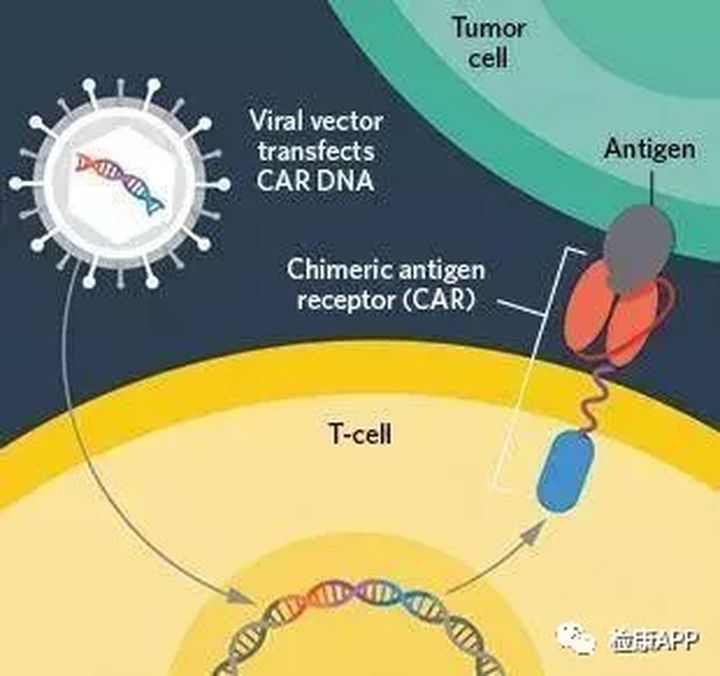
今年10月份,美国宾夕法尼亚大学佩雷尔曼医学院的蕾切尔·利伯曼团队改进了一种合成蛋白嵌合抗原受体(CAR,当把其导入到T细胞时,会增强其功效),提高了其对抗HIV的效能。
尽管艾滋病疫苗和治愈方法迄今尚未问世,但上述种种科技结晶,将成为最终战胜艾滋病最强有力的后盾。

感染者并非死于艾滋病本身,而是它引发的感染和肿瘤
以往舆论宣传的“世纪杀手”、“超级癌症”都把艾滋病过分妖魔化了,其实艾滋病患者并不是死于艾滋病本身,而是死于其引发的并发症。
HIV病毒专门攻击人体免疫系统,杀灭CD4细胞,大量破坏淋巴组织,破坏人的免疫平衡。HIV本身并不会引发任何疾病,但当免疫系统被HIV破坏后,人体由于抵抗能力过低,无法复制免疫细胞,导致引发各种多重感染而死亡。在没有接受治疗的情况下,HIV病毒在人体内的潜伏期平均是9-10年,这期间患者只是HIV病毒携带者,他们外表正常也并无任何症状(体内免疫细胞尚未被HIV病毒完全破坏掉),可以跟正常人一样生活和工作。
预防和传染的问题感染初期无特殊表现,无法通过外观判断是否感染艾滋病
感染者初期其实会有一些类似感冒的不适症状,如持续低烧、咳嗽、无故腹泻、全身无力等,但这些症状没有特殊性且很快消退,即使去医院就诊也很容易被医生忽略。初期症状持续约2-4周,然后感染者变得与常人无异,病毒却潜伏在体内开始大量复制,只有在窗口期后规范的HIV检测才能判断是否感染。
以往我们看到的艾滋病人全身无比瘦弱、身体出现各种溃烂和奇怪肿瘤,其实是感染者患病多年未能及时接受有效治疗,已经到达艾滋病发病期,免疫防线全面衰退而导致各种并发症的表现。
与感染者共同生活是安全的,普通的社交接触不会感染艾滋病
艾滋病病毒的传播途径是性、输血以及母婴传播。尽管HIV病毒非常顽固狡猾,但它是非常脆弱的。HIV病毒如果暴露在空气中只需数分钟就会死去,而水也会破坏其PH值导致其最后崩裂,可以说HIV病毒一旦离开人体温热潮湿的内环境,是无法生存下去。而且感染者的眼泪、汗液或唾液中HIV病毒非常少,与患者接触几乎是不会产生感染。与HIV感染者发生普通的社交接触如拥抱、握手、亲吻等是不会感染HIV的;与他们共用餐具、马桶、泳池、健身器材、交通工具,同空间内呼吸都是安全的。但是,要杜绝共用牙刷、剃须刀等用品,因为它们可能会接触破损的黏膜与皮肤。此外,蚊虫叮咬也不会传播HIV,因为HIV病毒在昆虫体内,只能存活极短时间。

艾滋病与男男同性恋本身无关,高传染率源自无保护的性行为
男男同性恋(MAM)之间肛交的性行为最容易传染艾滋病,因此MSM又是感染HIV的高危人群,近年来感染率上升较快。但从总体上看,异性传染才是最主要的方式。同性恋本身与艾滋病传播并无关联艾滋,感染HIV最主要原因是无保护措施的性交。如果发生无保护性交,无论是何种性交方式艾滋,都有感染HIV的风险!不过,MSM感染风险是同样条件下男传女的5-15倍、女传男的16-30倍。安全套仍然是最有效的保护措施!

规范治疗可99%阻断母婴垂直传播,艾滋病患者可生育健康宝宝
HIV阳性孕妇在怀孕就开始或已经服用抗艾药物、新生儿出生后与母亲同步用药、切断母乳喂养,这是最有效的干预方式。据WHO数据显示,西方发达国家通过“HIV母婴阻断技术”可将母婴垂直感染率控制在1%之内。中国目前不存在技术层面的困难,难点在于母婴阻断的宣传开始得太晚,对育龄妇女和孕妇做HIV筛检普及不足,很多感染HIV的孕妇是到了生产时到正规医院进行HIV筛查,然后才发现感染HIV,才开始进行阻断干预。除此之外,HIV阳性的男性如果要生育,有条件者也通过试管技术让女性怀孕,也可以采用规范服药至病载检测不到,女性服用预防性药物并监测排卵时间,在排卵日同房即可,详情需咨询专业医生。

艾滋病目前还无法被彻底治愈,但治愈的曙光就在前方
尽管人类还无法完全铲除狡猾易变的HIV病毒,但是对抗HIV的手段越来越高明。药物种类越来越多,疗效越来越高,副作用越来越少。
2016年11月,美国国立卫生研究院宣布在南非开展大规模预防性艾滋病疫苗试验,用于试验的疫苗是全球首个被证实具有一定保护效果的艾滋病疫苗RV144“改良版”,该项目属于临床2b期试验,在南非15个地区开展,预计2020年结束。而在治疗性疫苗方面,今年瞩目的CROI2017大会上,来自西班牙IrsiCaixa艾滋病研究所的临床医生公布一项激动人心的临床研究结果。治疗性疫苗的原理是用含有病毒抗原的疫苗注射入人体内,激活体液免疫和细胞免疫,从而有效抑制病毒复制。研究者希望借助治疗性疫苗“重塑”免疫系统来清除HIV病毒。受试对象在注射多次3剂疫苗后停止用药,停药4周后13名受试对象中有5名患者(38%)体内疫苗表现良好的抗病毒效果,达到功能性治愈时间长达6-28周。
此外,多种新型抗体疫苗有望彻底治疗HIV感染。广谱中和性抗体药物10-1074或许能提供一种新方法来抑制HIV高风险人群感染,目前正在首个人类临床试验。URMC-099与两种常用的抗艾药物纳米制剂组合使用时,可延长HIV药物的疗效。多种长效药物逐渐步入临床试验阶段……这些消息告诉我们,治愈艾滋病,还远吗?



