
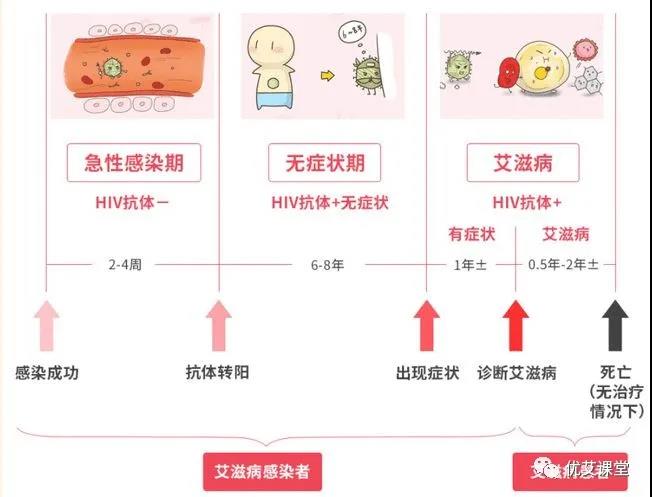
艾滋病人从感染HIV到发展为艾滋病,大致经历了急性期、无症状期和艾滋病期。
急性期短暂、缺乏特异性症状和体征以及HIV抗体尚未阳转均给早期诊断带来巨大的挑战。
值得关注的是约半数的HIV急性期患者会出现皮疹,常首诊于皮肤科。
急性期感染者体内具有较高的病毒载量、传染性强,及时诊断并进行行为干预具有重要的流行病学意义。
HIV急性期感染
HIV急性期感染( acute HIV infection, AHI)是指体内存在HIV病毒但抗体尚未阳转的阶段,也就是 HIV病毒或抗原能够被检出但抗体检测为阴性或不确定的“窗口期”。通常发生在感染的2周后,持续3~14d,常见的症状包括发热、咽炎、盗汗、嗜睡及皮疹。重要的是急性期患者体内的病毒载量较高,其传染性是慢性期的8~10倍。
HIV感染急性期的症状和体征
1.1常见症状和体征
Robb等对3954个HIV高危人群进行前瞻性观察研究筛选出50例急性期患者。密切观察发现其中94%的人出现急性期症状和体征,其中发热、皮疹、头痛及不适是最常见的症状,心动过速及淋巴结增大是最常见的体征。
Hecht等按照问卷调查结果及患者在艾滋病检测等网站的自我填报情况,回顾性分析40 例急性期感染者,研究结果显示发热占80%、身体不适占68%、食欲不振占54%、关节痛占54%、皮疹占51%、肌痛占49%、发热+皮疹占46%、咽炎占44%、口腔溃疡占37%、体重下降>2.5 kg占32%以及无菌性脑膜炎等。
国内学者曹玮等回顾性分析发现,纳入的19例急性期HIV感染者中,约90%出现临床症状及体征,主要表现为发热(63.2%),其次为皮疹(21.1%)及淋巴结增大(21.1%),其他如咽峡炎、口腔溃疡.咳嗽、腹泻等症状出现率相对较低。
然而,不同的感染途径 引起的症状也可能存在差异。例如,与吸毒人群相比,在男男性接触者(MSM)人群中出现咽喉肿痛、口腔溃疡、生殖器溃疡等表现的患者较多。
正是由于这些症状的非特异性,患者常常就诊于感染科以外的其他科室。
国内一项研究发现除感染科外,急性期患者常常首诊于消化科、急诊科、皮肤科。最近研究报道约47.9%急性期感染者会出现皮肤损害。
罕见的症状和体征
神经系统表现是比较罕见和容易漏诊的急性期症状,包括面神经麻痹,古兰巴雷壕合征病毒性脑炎周围神经运动障碍及急性精神障。
在罕见的情况下,一些机会性感染如巨细胞病毒(CMV)结肠炎和胃炎,口腔或食管念珠菌感染也有报道,多与患者的CD4*细胞计数
2 实验室检查
常规检查
急性期患者经常会出现暂时性肝酶升高。
血常规可表现为单核细胞增多症艾滋病急性期,伴有或无血小板减少,也可见中性粒细胞减少、全血细胞减少。此外,倒置的CD4与CD8比值是HIV感染的特征,甚至可能出现在血清抗体阳转之前。
2.2 与诊断相关的检查
HIV感染指数仍然是诊断的关键因素,特别是在表现有艾滋病病毒的风险行为(同性性行为、吸毒等) 或者长期生活在高流行地区人群,需要进行检测和筛查。
急性期指以感染病毒到血液中检测到抗体的这一阶段。目前,实验灵敏度和特异度的提高,窗口期从21~30d 降到了14d。
2.3 急性期实验室检查的特点
由于急性期HIV大量复制,部分患者的CD4 T淋巴细胞急剧下降,病毒大量繁殖艾滋病急性期,出现病毒血症。由于此期血液及精液中均有较高的病毒载量,故具有极强的传染性。
HIV感染急性期的处理
关于抗逆转录病毒疗法的时机,2015年WHO已由原来的根据CD4细胞的计数(8 个/ L)启动治疗,改为建议早期治疗。
原因是由于几个临床随机对照试验发现在不考虑CD4细胞计数的情况下,在HIV感染确诊后及时给予ART治疗可使致残率和死亡率明显下降。
目前越来越多的证据支持早期启动ART治疗,但是是否应该在感染的急性期就给予干预及治疗持续时间仍在研究中。



