好消息!艾滋病治疗领域取得重大进展:全球首例女性艾滋病治愈者出现。
在人类与艾滋病的艰难对抗中,艾滋病治疗又踏上了一个新台阶。
据外媒报道,2月15日,在美国科罗拉多州丹佛举行的医学会议上,美国研究团队发布报告称,通过脐带血干细胞移植的突破性疗法,一名女性艾滋病患者被治愈。
这是有史以来首名接受脐带血干细胞移植的女性患者,也是全球第三例已知的HIV功能性治愈的病例,此前有两名成功治愈的男性患者。
停止治疗后,体内再检测不出病毒
这名女性患者被称为“纽约病人”,现年64岁,2013年被诊断出感染HIV,坚持抗病毒治疗后体内病毒载量维持在较低水平。
2017年,她又被确诊白血病,同年接受了近亲的造血干细胞移植,同时进行脐带血干细胞移植。
移植手术后,患者的白血病得到了缓解。移植三年后,医生停止了她的艾滋病抗病毒治疗。
停止治疗至今,经多项测试,她的体内都检测不出任何HIV抗体,没有HIV复制的迹象。
研究团队还从她身上提取了免疫细胞,用于HIV感染的实验,也没有任何反应。
不难理解,移植干细胞是为了治疗白血病艾滋病治愈,那治愈艾滋病是脐带血干细胞的功劳吗?
美国国家过敏和传染病研究所称,该研究旨在监测25名接受脐带血干细胞移植的艾滋病患者,这名女性患者是其中之一,此前一名患者在接受移植后不久便因癌症去世。
研究人员表示,目前尚不清楚为何脐带血干细胞会有良好效果,可能是适应性更强,并携带了某种基因突变,正好可以抑制HIV。
有趣的是,发生了这种突变的脐带血,大多数是北欧血统。这名患者是混血儿,由于符合移植条件,也成为了移植接受者。
这一病例的性别和种族背景,标志着在开发HIV治疗方法方面迈出了重要一步。
干细胞移植疗法的利与弊
其实,这并不是第一例通过干细胞移植而治愈艾滋病的患者。
早在2007年,患有白血病和艾滋病的“柏林病人”艾滋病治愈,在接受骨髓干细胞移植治疗白血病时,奇迹般地达到HIV功能性治愈。
当时研究人员发现,他的干细胞捐献者体内存在一种罕见的突变基因CCR5-delta32,可以对HIV产生抵抗。
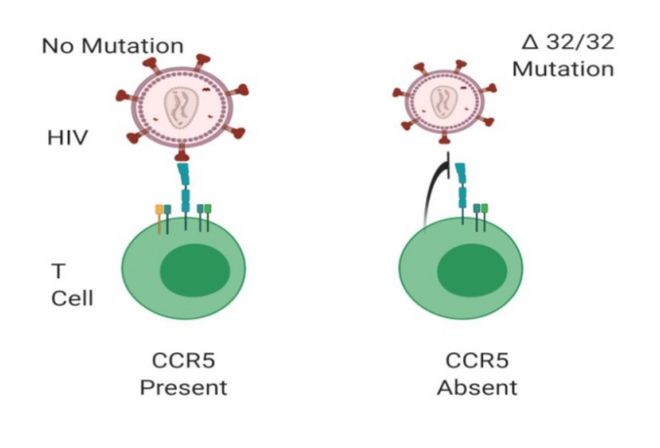
CCR5蛋白是HIV-1型病毒进入人体免疫细胞的受体,当缺少了这个受体,艾滋病毒就无法侵入CD4+ T细胞,也就不会感染HIV。
而有些人的CCR5基因发生了特定突变,变成了CCR5-delta32,天生就对HIV免疫。
据了解,CCR5突变非常罕见,而且跟人种密切相关,欧洲人的突变概率约为10%,非洲人和亚洲人中几乎没发现过这种突变。
如果将他们的干细胞移植给HIV感染者,重新打造患者的免疫系统,就可能清除体内的HIV,从而治愈艾滋病。
这就是干细胞移植治疗艾滋病的原理。第二例治愈的“伦敦病人”也是相似的情况。

但骨髓干细胞移植疗法并非理想选择,第一大难度是找到合适的供体,既要找到极其罕见的CCR5-delta32基因携带者,又要与患者的骨髓干细胞配型成功。
即便配型成功,骨髓移植手术仍具有很高的侵入性和风险,只适用于没有其他选择的患者。
此前的两个成功病例,都是进行了骨髓干细胞移植。
虽然治愈了HIV感染,但两人都遭受了严重的副作用,包括移植物抗宿主病,这是一种供体细胞攻击受体身体的疾病。
脐带血干细胞是艾滋病的解药吗?
“纽约病人”的特殊性,正在于她用的是脐带血干细胞。
全球多个地区均建立有脐带血库,脐带血更易获得,可筛选范围更广泛,寻找到携带有CCR5-delta32基因的合适供体的可能性大大增加。
而且,相比于骨髓移植使用的成体干细胞,脐带血干细胞对配型的要求更低,引起的并发症也更少。
美国威尔·康奈尔医学院的医生JingMei Hsu表示,这名女性患者在移植后第17天就出院了,且没有出现移植物抗宿主病。
这可能与其近亲捐献的干细胞有关,既保护了患者的免疫系统,抵御移植副作用,又能与脐带血共同对抗病毒。

遗憾的是,这种治疗方法并不是大规模治愈艾滋病的可行策略,只适用于同时感染艾滋病和癌症的患者,在本需接受干细胞移植的情况下,“顺带”治疗艾滋病。
但这一病例确实证明了,治愈艾滋病是可能的,基因疗法是可行的。相信在不远的未来,终结艾滋病流行定会实现。
目前,抗病毒药物治疗已经能很好地控制艾滋病毒,只要艾滋病患者坚持服药治疗,将体内病毒载量控制到无法检测的水平,同样能过上正常的生活,也不会造成传播风险。



